Симптомы пародонтита
На первой стадии заболевания.
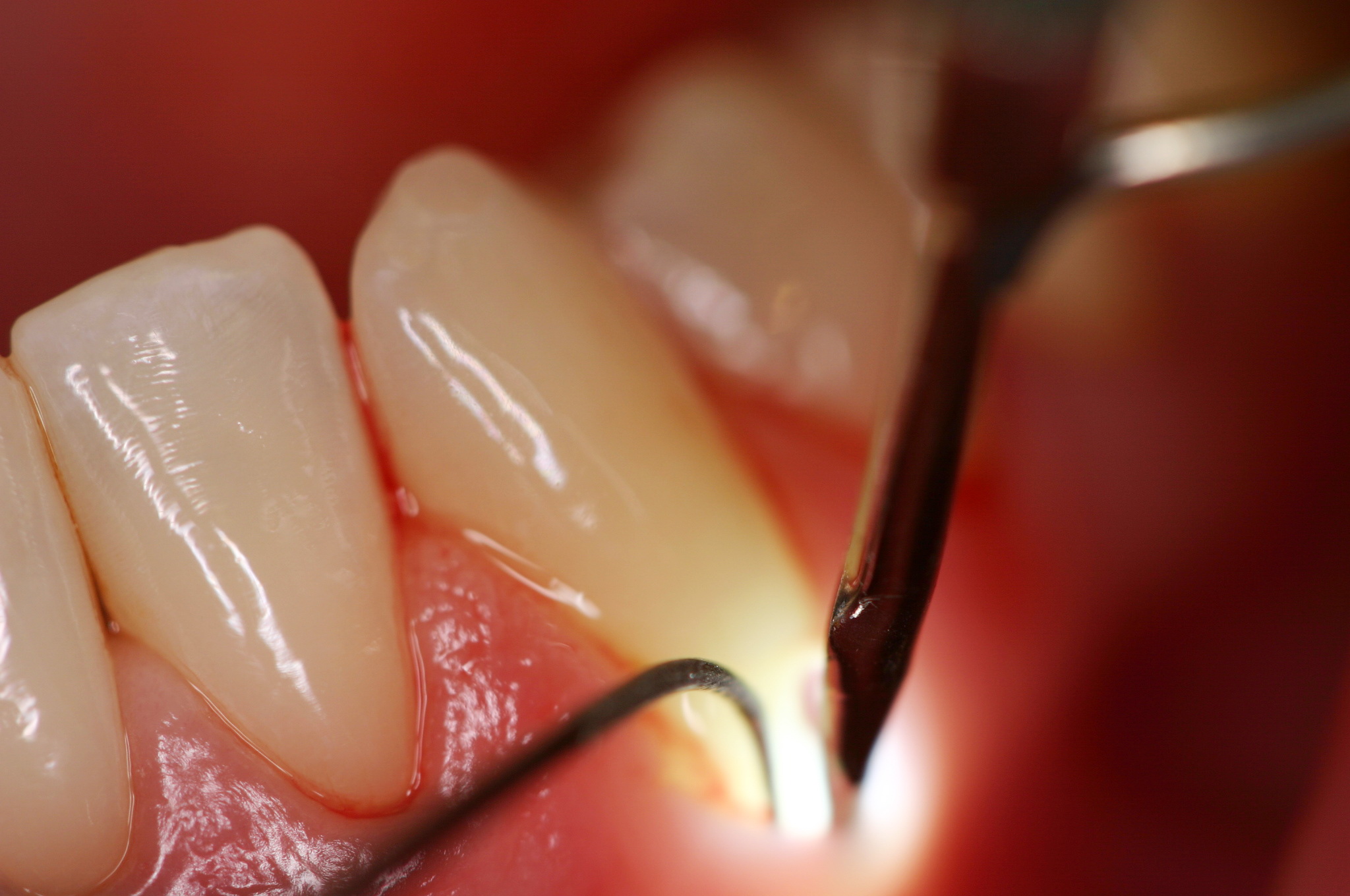
Отсутствует подвижность зубов, а пародонтальный карман имеет относительно небольшую глубину (не более 3,5 мм). Пациент практически не испытывает болевых ощущений.
На второй стадии заболевания.
Если своевременно не пройти лечение, пародонтальные карманы углубляются до 5 мм. Зуб начинает реагировать на холодную и горячую пищу и питье. При отсутствии лечения зубы становятся подвижными, и между ними образуются промежутки.
На третьей стадии заболевания.
Если отсутствует лечение, при тяжелой степени заболевания пародонтальный карман увеличивается в размерах. В некоторых случаях карман может иметь глубину более 6 мм. Слизистая оболочка полости рта начинает отекать. Если не пройти комплексное лечение, происходит расшатывание и смещение зубов, возможны гнойные выделения из десен. Еще одним симптомом пародонтита является значительное ухудшение общего состояния больного.
Причины пародонтита
Образование зубного камня.
Главной причиной пародонтита является скопление зубного налета, при затвердевании которого образуется зубной камень. При снижении продукции слюны нарушается процесс естественного очищения полости рта, что может увеличить образование зубного налета. В частности, продукцию слюны существенно уменьшает длительный прием противовоспалительных препаратов и антидепрессантов. Блокаторы кальциевых каналов, иммунодепрессанты и противосудорожные средства могут вызвать разрастание тканей десны. Это затрудняет гигиену полости рта. В результате зубной камень образуется быстрее, что и становится причиной появления пародонтальных зубодесневых карманов и развития заболевания.
Дефицит витаминов и микроэлементов.
Еще одна причина заболевания – недостаток кальция, негативно сказывающийся на всей костной системе, включая зубочелюстную. Пародонтит может развиться и в результате нехватки витамина С, приводящей к снижению прочности соединительной ткани.
Неправильное распределение нагрузки на зубы.
При постоянном употреблении чрезмерно мягкой пищи нужная нагрузка на зубы не обеспечивается, что снижает качество их самоочистки. Привычка жевать на одной стороне, в результате чего происходит неравномерное распределение функциональной нагрузки, также способствует развитию пародонтита.
Пародонтит у детей
У детей пародонтит является редким заболеванием и может выявляться в возрасте 9-10 лет. Процесс воспаления затрагивает растущие, функционально незрелые ткани, которые могут неадекватно реагировать на любой повреждающий фактор. Различают 2 вида данного заболевания у детей.
Препубертатный.
Заболевание возникает в период прорезывания молочных зубов у детей или сразу после него. В этом случае нарушается соединение десны с зубом и изменяется структура кости. При отсутствии лечения заболевание может распространиться на зачатки постоянных зубов. Дети обычно страдают данным заболеванием вследствие снижения иммунитета.
Пубертатный.
Воспалительный процесс возникает в результате недостаточной гигиены полости рта, изменений гормонального фона, развития аномалий строения зубов, например, открытого прикуса и т. д. К основным симптомам заболевания у детей можно отнести загустение слюны, чувство распирания в деснах, расшатывание зубов и выделения из пародонтальных карманов.
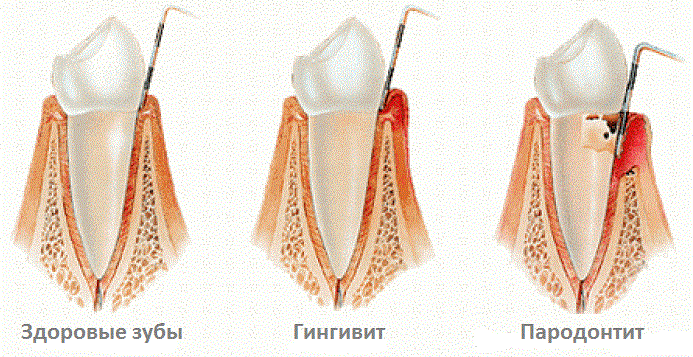
Отличия пародонтита от пародонтоза
Характер заболевания.
Пародонтит – это воспаление тканей, окружающих зуб. Пародонтозом называют невоспалительное системное поражение пародонта – тканей, которые удерживает зуб (кости, десны, слизистой оболочки и связок).
Признаки.
Симптомы и лечение пародонтита и пародонтоза существенно различаются. При пародонтозе обнажаются шейки зубов в результате разрушения окружающих их тканей, но патологический процесс имеет невоспалительный характер. Длительное время зуб сохраняет хорошую фиксацию, отсутствует пародонтальный карман и выделения гноя, имеются несущественные зубные отложения. Пациент ощущает зуд в деснах и жалуется на повышенную чувствительность шеек зубов. При отсутствии лечения пародонтоз может привести к потере зубов.
Причины появления.
Причины возникновения пародонтоза полностью не выявлены. Важную роль играет наследственная предрасположенность. Пародонтоз может развиться на фоне другого заболевания, например, сахарного диабета, гиповитаминоза, атеросклероза, нарушений функций желудочно-кишечного тракта и т. д. Кроме этого, причиной возникновения пародонтоза может стать нарушение питания тканей, которые окружают зуб, в частности, при атеросклеротических изменениях кровеносных сосудов.
Профилактика пародонтита
Соблюдение гигиены полости рта.
Эффективная профилактика пародонтита – соблюдение гигиены полости рта. Чистить зубы следует 2 раза в день: утром и перед сном, но желательно – еще и после приема пищи. При этом необходимо аккуратно массировать десны. Дополнительно можно использовать средства для полоскания рта, зубные нити и т. д. Необходимо тщательно очищать коронки зубов. Для уничтожения болезнетворных микроорганизмов рекомендуется выбирать пасты, содержащие антибактериальные, противовоспалительные компоненты, а также пасты, действие которых направлено на устранение зубного налета.
Посещение стоматолога.
В качестве профилактики рекомендуется посещать стоматолога 1 раз в полгода. При необходимости врач проводит лечение кариеса, снятие зубного налета и т. д. Восстановление утраченных зубов позволяет снять чрезмерную нагрузку с других зубов за счет ее равномерного распределения. Также врач следит за правильностью развития челюстей и зубов (прикуса, положения и пр.) и при необходимости своевременно назначает соответствующее лечение.
Правильное питание.
Важным условием профилактики пародонтита является характер потребляемой пищи. Она должна быть оптимально твердой, чтобы в процессе пережевывания снимался налет с зубов, а десны получали естественный массаж. Кроме того, в рацион питания следует включить свежие овощи и фрукты, богатые витаминами и полезными микроэлементами.